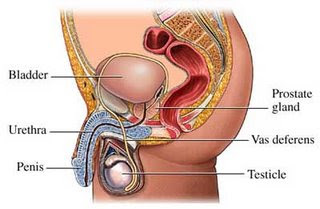
Prostatita este inflamatia glandei prostatice, care poate imbraca doua forme: acuta si cronica. Inainte de
pubertate, nu exista inflamatie a prostatei. Maximum de frecventa se gaseste in perioada de activitate genitala, dar se poate intalni si la batrani, cu hipertrofie de prostata.
In capitolul de fata, ne ocupam de forma acuta a prostatitei. Toate cauzele de congestie pelvina pot favoriza dezvoltarea prostatitei: frigul, traumatismele perineale, mersul prelungit cu bicicleta sau calaria, excesele sexuale,
constipatia,
hemoroizii, alcoolul etc.
Inainte de aparitia chimioterapiei si a antibioticelor, inflamatia acuta a prostatei era o boala obisnuita in practica urologica. Acum, insa, ea a devenit mai rara, ca si uretrita gonococica.
Cauza determinanta a infectiei este constituita de diversi microbi, mai ales stafilococul, izolat sau asociat cu streptococ, gonococ sau colibacil. Foarte rar, microbii anaerobi pot fi intalniti in puroiul prostatitei acute. Microbii patrund in prostata pe trei cai: uretrala, limfatica si hematogena.
A. Calea uretrala este directa si cea obisnuita. Microbii din uretra posterioara ajung la prostata, care inveleste acest segment al uretrei si cu care comunica prin orificiile glandelor prostatice.
B. Infectia pe cale hematogena este produsa mai ales de stafilococ sau streptococ. Originea o gasim in infectiile cutanate (abcese, furuncule) sau dentare, amigdaliene, gastrointestinale etc. Acesti microbi se localizeaza in prostata cand aceasta ofera conditii favorabile de dezvoltare pentru microbi, ca atunci cand este congestionata.
C. Calea limfatica aduce la prostata microbii din leziunile din vecinatate (intestin, rect), ca in cazul abceselor rectale,
fistulelor anale, hemoroizilor etc.
Circa 80% din infectiile acute ale prostatei invadeaza si veziculele seminale, care sunt localizate deasupra prostatei si inapoia vezicii. Circa 40% din bolnavii cu uretrita posterioara au un oarecare grad de prostatita.
Oprit in prostata, de obicei intr-un lob, microbul incepe sa se dezvolte si invadeaza epiteliul canalului glandular din prostata (prostatita foliculara), determinand o secretie purulenta, apoi trece prin peretele acestor canale in tesutul prostatic, determinand formarea unui abces si chiar poate depasi prostata, determinand periprostatita.
1. In prima faza, de
prostatita foliculara, glanda este marita de volum, datorita congestiei inflamatorii, rosie, de consistenta crescuta. Prin orificiile canalelor excretoare se scurge, la presiune, un lichid muco-purulent sau usor sanguinolent. Numerosi acini sunt transformati in abcese mici, prin inchiderea canalului excretor, edematiat. Cand continutul acinilor transformati in microabcese se mai poate elimina, mulajele purulente ale acestor canale apar in urina bolnavului ca niste filamente in forma de virgula. Netratata, prostatita foliculara se poate croniciza sau evolueaza spre abces.
2. Tesutul din jurul acinilor este si el infiltrat cu leucocite. Cand inflamatia se extinde masiv la acest tesut, ia nastere abcesul prostatic, al carui volum poate varia de la un bob de mazare, pana la o mandarina. Abcesul comunica cu uretra prin orificiile glandelor care se deschid in uretra posterioara. Canalele ejaculatoare, care strabat prostata, pot fi distruse de procesul supurativ. Netratat, abcesul se poate deschide spre uretra sau spre rect sau infiltreaza tesuturile din jur, evoluand spre flegmon periprostatic.
3. In faza de periprostatita, tesuturile din jurul prostatei sunt prinse in procesul inflamator si de aici inflamatia se poate intinde spre regiunile din jur, determinand colectii purulente grave, flegmoane, care au tendinta sa difuzeze spre perineu, gropile ischio-rectale, regiunile fesiere si putand produce chiar o septicemie, complicatia cea mai grava a unei prostatite.
Simptomatologia prostatitei, in caz de origine hematogena, este lipsita de suferinta tractului urogenital. In schimb, inceputul ei este cu febra mare, frisoane, greata, varsaturi.
In faza de
prostatita foliculara, urina este tulbure, datorita secretiei purulente a epiteliului glandular prostatic si predomina manifestarile locale: senzatie de greutate in regiunea perineala, de tensiune rectala si tulburari mictionale: senzatie imperioasa a nevoii de a urina, o crestere a frecventei mictiunilor (la 1-2 ore), o jena in momentul eliminarii, rar imposibilitatea de a urina. Mai rar apar si tulburari de defecare (dureri in momentul evacuarii fecalelor). Daca tratamentul nu se incepe, senzatia de greutate perineala se transforma in dureri accentuate la mers si la asezarea pe scaun.
In faza de abces, fenomenele locale cresc in intensitate: durerea este mai vie si tulburarile mictionale si de defecatie se accentueaza. Urina, tulbure in faza de prostatita foliculara, se limpezeste acum si se poate produce o retentie completa de urina. Incep sa apara si fenomene generale: febra, lipsa de pofta de mancare etc. Netratat, abcesul se poate deschide spre uretra sau spre rect sau infiltreaza tesuturile din jur, evoluand spre periprostatita. Dupa deschiderea in uretra apare puroi la meatul uretral. Deschiderea spontana spre uretra poate constitui, uneori, cand comunicarea este larga si abcesul mic, un mijloc de vindecare, prin golirea completa a colectiei. Daca comunicarea este stramta, insuficienta pentru golire, atunci evacuarea este incompleta si cavitatile ramase intretin o
prostatita cronica. Deschiderea spre rect poate suferi aceeasi evolutie ca deschiderea spre uretra: vindecare spontana sau cronicizare. Deschiderea spontana, concomitenta, spre rect si uretra, poate determina aparitia unei fistule uretro-rectale.
In faza de periprostatita se produce o recrudescenta a simptomelor generale (febra ridicata, frisoane, stare generala alterata).
Mai inainte se intalnea frecvent si o prostatita a batranilor. La acestia, prostatita poate evolua tacut, fara reactii locale sau generale, cum se observa la adult, din cauza unei reactivitati scazute a organismului uzat. Astazi, aceste forme au diminuat foarte mult, prin prezentarea bolnavului la consult medical in stadiile initiale ale bolii si prin administrarea unei terapii antiinflamatoare eficace, cu 30-40 de ani in urma inexistenta: chimio - si antibioterapia.
Tratamentul prostatitei acute ofera rezultate cu atat mai bune, cu cat este aplicat mai precoce. In faza foliculara: antibioticele sau chimioterapicele, administrate dupa determinarea germenului patogen si cercetarea sensibilitatii lui, asociate cu un tratament local (bai calde de sezut, clisme medicamentoase, supozitoare calmante) produc bune rezultate. In faza de abces, tratamentul este chirurgical. Se deschide larg colectia prostatica si se dreneaza. In faza de periprostatita, flegmoanele se dreneaza, de asemenea larg, dupa incizie si antibioterapia se continua in doze masive.
Medicul este singurul in masura sa aprecieze tipul de tratament, in functie de faza evolutiva a prostatitei.
Tratamentul profilactic al inflamatiilor acute ale prostatei consta in evitarea, in inlaturarea unora din cauzele care favorizeaza localizarea infectiei in prostata: tratarea corecta si la timp a uretritelor si evitarea tuturor factorilor care produc congestia pelviana (calaria, bicicleta, bauturile alcoolice, condimentele - piper, boia, ardei iute, mustar, otet, frigul, constipatia, mesele bogate, excesele sexuale, statul prelungit pe scaun etc.).